为什么医生不建议做晶体植入?这些晶体植入禁忌症你知道几个
在近视矫正领域,晶体植入手术(如ICL)因其可逆性和高矫正度数而受到不少患者的青睐。然而,许多患者在咨询时会发现,医生并不总是建议他们接受这种手术。那么,为什么医生不建议做晶体植入?背后是否有医学禁忌、风险因素或适用人群限制?本文将围绕这一问题,结合2026年较新医学数据,深入解析医生不建议晶体植入的科学原因。
一、为什么医生不建议做晶体植入?这些禁忌症你知道几个?
晶体植入手术虽然是一种微创且可逆的近视矫正方式,但并非适用于所有患者。医生在决定是否推荐该手术时,通常会综合评估患者的视力状况、眼部结构、全身健康状况等多方面因素。以下是一些常见的医生不建议晶体植入的原因。
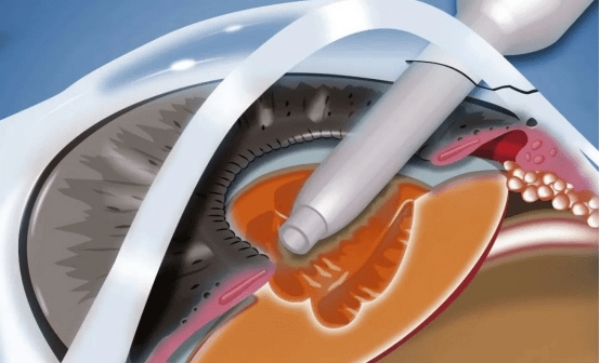
1. 角膜过薄或前房深度不足
ICL晶体需要足够的前房空间(通常要求前房深度≥2.8mm),若不足可能无法植入或导致晶体压迫虹膜,进而引发眼压升高或角膜水肿等问题。
2. 高度近视伴眼轴过长
眼轴过长可能导致晶体植入后眼压升高或视网膜牵拉风险增加,尤其是对于高度近视患者,术前需通过详细检查评估风险。
3. 存在眼部疾病
如青光眼、白内障、视网膜病变等,晶体植入可能加重病情,医生通常建议先治疗原发病,再考虑是否进行晶体植入。
二、适用人群限制与年龄因素
晶体植入并非适用于所有年龄段的患者,医生会根据年龄和眼部发育情况作出判断。

1. 18岁以下患者
眼球发育尚未完成,眼轴长度和角膜曲率可能持续变化,术后可能出现度数反弹或晶体移位,因此医生通常建议等待至18岁后,近视度数稳定后再考虑手术。
2. 55岁以上患者
老年患者可能伴随白内障、青光眼或老花眼,晶体植入无法解决这些年龄相关问题。此外,术后较慢,代谢能力下降可能延长炎症反应时间。
3. 近视度数不稳定
若近两年度数增长超过100度(每年增长≥50度),术后可能需更换晶体,增加手术风险和经济负担。
三、术后护理要求高与潜在并发症
晶体植入手术虽然微创,但术后护理要求较高,医生会根据患者的生活方式和配合度作出评估。

1. 活动限制
术后需避免剧烈运动(如对抗性运动、潜水)6个月以上,防止晶体移位或眼压升高。
2. 定期复查
需长期随访(如术后1周、1月、6月、1年等),监测眼压、晶体位置及视力变化,确保术后稳定。
3. 并发症管理
若出现眼痛、视力骤降、视野缺损等症状,需立即就医,可能需二次手术。
4. 感染风险
尽管术前术后严格消毒可降低概率,但感染可能导致较重后果(如角膜溃疡、视力持久损伤),医生会慎重评估患者是否具备良好的术后护理条件。
5. 晶体移位或脱落
剧烈运动或外伤可能导致晶体移位,需二次手术调整,因此医生会对患者的生活方式和职业风险进行评估。
四、医生建议的替代方案
如果患者不符合晶体植入条件,医生可能会推荐其他矫正方式,具体如下。

1. 激光手术(如全飞秒、半飞秒)
适用于角膜较厚、中低度近视者,术后较快,切口小。
2. OK镜/角膜塑形镜
适用于青少年近视控制,为未来手术创造条件。
3. 白内障手术+人工晶体植入
适用于老年患者同时存在白内障和近视。
4. 屈光性晶体置换术
针对老花眼或高度近视合并老花的患者,可以改善视力质量。
五、总结与建议
晶体植入手术虽然技术成熟,但并非适合所有人群。医生不建议做晶体植入,通常基于角膜条件、眼轴长度、眼部疾病、年龄、术后护理能力等多方面因素。

在选择近视矫正方式时,患者应通过正规医院的详细术前检查,由医生综合判断是否适合手术,而非自行决定。同时,术后护理和定期复查也至关重要,以确保手术疗效和眼部健康。
如果你对晶体植入手术有进一步疑问,建议结合个人情况咨询医生,以获得较适合自己的治疗方案。







